
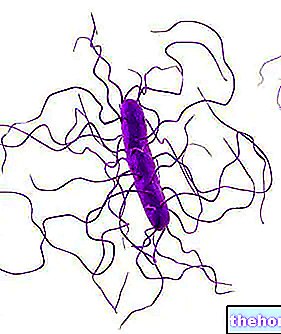
Non inclus dans la liste des maladies contagieuses, le tétanos est une pathologie qui résulte de la pénétration et de la germination, à l'intérieur de plaies cutanées profondes et non exposées à l'air, des spores de Clostridium tetani.
Clostridium tetani est une bactérie anaérobie obligatoire, productrice d'une puissante neurotoxine et présente un peu partout : du tube digestif des animaux herbivores (où elle ne cause aucun dommage ni infection) aux fèces de ces animaux, de la plupart des sols à la surface des plantes ( ex : sur les épines des ronces), des objets métalliques rouillés à la poussière qui recouvre les pièces, etc.
Epidémiologie : propagation du tétanos
Si dans les pays plus développés (Etats-Unis, Angleterre, Allemagne, France, Italie etc.), où le vaccin est répandu, le tétanos est désormais une "infection rare, dans les zones géographiques les plus pauvres du monde la même infection reste encore une grave Cela est dû au fait que dans ces pays, il n'y a pas encore de programmes de vaccination de pointe.
Pour avoir une « idée de l'étendue du tétanos dans le monde et dans un pays industrialisé comme les États-Unis, voici quelques données numériques intéressantes à ce sujet :
- En 2015, dans le monde, 209 000 cas de tétanos ont été enregistrés ; parmi ceux-ci, environ 59 000 (plus de 20 %) ont eu une issue fatale ;
- Aux États-Unis, entre 2001 et 2008, il y a eu 233 cas de tétanos, avec une moyenne d'environ 29 cas par an.
Chez les personnes non vaccinées contre le tétanos, le tétanos peut avoir des conséquences désastreuses et, dans un certain nombre de circonstances, même mortelles, surtout si la personne touchée par l'infection est un jeune enfant ou une personne âgée.
, existant dans la nature à la fois sous forme végétative et sous forme de spores.
Sous forme végétative, il se comporte comme un microorganisme anaérobie obligatoire, où par « anaérobie obligatoire » s « signifie que :
- Il croît, se réplique et ne peut germer qu'en l'absence d'oxygène moléculaire ;
- Il souffre, au point de ne plus pouvoir survivre, de la présence d'oxygène moléculaire.
De plus, toujours et uniquement sous forme végétative, il est capable de produire une toxine - appelée tétanospasmine ou toxine tétanique - qui, ayant une « affinité particulière pour certains récepteurs membranaires des neurones humains, est capable de pénétrer dans le système nerveux central et d'affecter fortement son fonction (c'est la cause des spasmes caractéristiques du tétanos).
Cependant, lorsqu'il se présente sous la forme d'une spore, Clostridium tetani devient une sorte d'organisme dormant, dépourvu d'activité réplicative, incapable de produire la toxine susmentionnée et doté de la capacité de résister aux conditions les plus imperméables (chaleur, exposition à des antiseptiques puissants, etc.), y compris celles impropres à la survie de la végétation forme (présence d'oxygène).
Clostridium tetani c'est une bactérie ubiquitaire ; sous forme de spore, en effet, il peuple de nombreux sols, poussières, la surface d'objets métalliques rouillés, les intestins d'animaux tels que chevaux, vaches, moutons, chiens, chats et poulets (sans avoir de conséquence infectieuse), les fèces des animaux susmentionnés, les champs agricoles fertilisés avec du fumier provenant des excréments des animaux susmentionnés, etc.
Clostridium tetani: quand a lieu le passage de la forme végétative à la forme sporulée et vice versa ?
Pour motiver l'embauche, en Clostridium tetani, de la forme végétative est l'absence d'oxygène, une condition qui - comme indiqué précédemment - est à la base de la capacité de croissance et de réplication de la bactérie en question.
Au lieu de cela, pour justifier le passage, en Clostridium tetani, la forme de spores est la présence d'oxygène moléculaire et le fait de devoir vivre dans des conditions environnementales défavorables pendant de longues périodes de temps ; par conséquent, la sporogenèse (c'est-à-dire la transformation en spore) est, pour Clostridium tetani, une phase de repos, supposée jusqu'à ce que les conditions idéales soient réunies pour revenir à la forme végétative (processus, cette dernière, connu sous le nom de germination).
La spore de Clostridium tetani c'est une forme de vie "blindée", capable de résister à la plupart des antiseptiques les plus puissants.
Brève revue de quelques termes fondamentaux pour comprendre le "cycle de vie" de Clostridium tetani
« Forme végétative de Clostridium tetani": signifie que Clostridium tetani c'est dans cet état vital qui lui permet de croître, de se répliquer et de produire la toxine tétanospasmine.
« Clostridium tetani est une bactérie anaérobie obligatoire » : cela signifie que, pour se développer et se répliquer, Clostridium tetani il doit être en l'absence d'oxygène moléculaire ; ce dernier, en effet, cause leur mort.
'Clostridium tetani est une bactérie sporulante" : cela signifie que Clostridium tetani il est capable de se transformer en spore lorsque les conditions environnementales sont défavorables à sa vie sous forme végétative. La spore du Clostridium tetani il résiste à l'oxygène, aux conditions environnementales les plus extrêmes, à la chaleur et à de nombreux antiseptiques puissants.
'Clostridium tetani produit une neurotoxine » : signifie que Clostridium tetani produit une toxine ayant une affinité pour le système nerveux humain, en particulier le cerveau et la moelle épinière.
"La germination de Clostridium tetani" : vous avez quand Clostridium tetani il passe de la forme sporulée à la forme végétative.
Tétanospasmine : action pathogène de la toxine tétanique
La tétanospasmine atteint le système nerveux central, grâce à son affinité pour les récepteurs présents sur les terminaisons nerveuses périphériques ; cette affinité lui permet en effet de pénétrer à l'intérieur des neurones et de voyager le long des nerfs périphériques, jusqu'à atteindre les cellules du cerveau et de la moelle épinière.
Une fois atteint le système nerveux central, la tétanospasmine agit donc de manière à bloquer la libération de deux neurotransmetteurs à fonction inhibitrice, la glycine et le GABA, qui sont essentiels au bon contrôle fin du mouvement des muscles striés. .
Cela signifie que, lorsque la tétanospasmine est dans le cerveau et la moelle épinière, les muscles striés sont incontrôlables (les spasmes musculaires mentionnés en sont la preuve), en raison de l'absence du mécanisme nerveux qui les régit finement.
Comment prendre le tétanos : Contagion de Clostridium Tetani
Prémisse: Clostridium tetani il ne peut provoquer le tétanos que chez ceux qui ne sont pas vaccinés ou qui n'ont pas subi de rappels programmés.
Le tétanos chez l'homme est classiquement causé par des plaies cutanées résultant de la pénétration de corps étrangers contaminés par des spores de Clostridium tetani; en effet, ces plaies cutanées particulières, en plus de garantir le transfert des spores à l'intérieur, ont tendance à se refermer, empêchant efficacement l'entrée d'air et garantissant aux spores susmentionnées un environnement anaérobie (c'est-à-dire dépourvu d'oxygène), essentiel pour le processus de germination.
Comme évoqué plus haut, le passage à la forme végétative est indispensable pour permettre une Clostridium tetani pour se développer, se répliquer et générer ce qu'on appelle la tétanospasmine, c'est-à-dire la neurotoxine qui, se propageant dans le système nerveux central, produit l'infection et les symptômes du tétanos.
Plaie à risque Tétanos : qu'est-ce que c'est et quelles caractéristiques doit-il avoir ?

Pour favoriser l'apparition du tétanos, une plaie cutanée ne doit pas être exposée à l'air, mais doit être profonde et fermée, afin de garantir la Clostridium tetani un état d'anaérobiose (absence d'oxygène).
En règle générale, les déchirures ou les plaies perforantes ont les caractéristiques susmentionnées, telles que celles résultant de la pénétration d'un corps étranger (un classique est l'épine de rose), sur lequel résident des spores de Clostridium tetani.
Au terme de cette brève note sur les caractéristiques des plaies qui favorisent le développement du tétanos, une curiosité est signalée : si elles ne trouvent pas immédiatement les conditions idéales pour germer, les spores de la Clostridium tetani ils peuvent rester dans le site de pénétration, même pendant de longues périodes, en attendant de se réactiver dès que des conditions anaérobies locales se présentent.
Tétanos : d'autres voies de contagion
D'autres moyens plus ou moins courants avec lesquels Clostridium tetani peuvent infecter un humain non vacciné et déclencher le tétanos sont :
- Plaies cutanées produites par des objets contaminés, qui impliquent une dévitalisation étendue des tissus. Dans ces situations, la dévitalisation des tissus est fondamentale pour le déclenchement de l'infection, car elle provoque l'interruption de l'apport de sang, et donc d'oxygène, aux tissus contaminés par les spores de Clostridium tetani;
- Abrasions et brûlures;
- Les perçage corporel et le tatouage, effectué avec des instruments qui ne sont pas correctement désinfectés et stérilisés ;
- Morsures d'animaux;
- Les injections de drogues contaminées (c'est le cas de l'héroïne, souvent coupée avec de la quinine, substance qui favorise l'infection par Clostridium tetani);
- Couper le cordon ombilical avec des instruments insuffisamment stérilisés. Dans ces situations, la possibilité de développer le tétanos concerne les nourrissons nés de femmes non vaccinées ; la maladie infectieuse qui en résulte est connue sous le nom de tétanos néonatal, une maladie qui a maintenant complètement disparu dans les pays dits occidentaux, mais qui est toujours répandue dans les pays les plus pauvres.
Tétanos et incubation : les temps
La période d'incubation de Clostridium tetani (c'est-à-dire le temps qui doit s'écouler depuis la germination de Clostridium tetani dès l'apparition de la symptomatologie dépendant de lui) est en moyenne de 10 jours, bien que - il faut le préciser - elle puisse durer d'un minimum de 3 à un maximum de 21 jours.
Curiosités sur la période d'incubation de Clostridium tetani
- Plus le siège d'accès du Clostridium tetani dans le corps humain, il est loin des composants du système nerveux central (cerveau et moelle épinière), plus la période d'incubation est longue.
- Une période d'incubation plus courte coïncide avec des symptômes plus graves; traduit, plus l'incubation est courte, plus les espoirs de récupération sont faibles.
Tétanos : Facteurs de risque
Toutes les personnes non vaccinées et celles qui ont oublié de subir le rappel de vaccination programmé sont à risque de tétanos (NB : la non-réalisation du rappel de vaccination entraîne la perte de l'immunité contre Clostridium tetani).
Tétanos : qui est le plus à risque ?
Une personne non vaccinée / non immunisée contre le tétanos est à risque de tétanos lorsque :
- souffre de blessures ou de lésions cutanées dues à la pénétration de corps étrangers, tels que des ongles, des épines ou des éclats contaminés ;
- Il est victime de la morsure d'un « animal contaminé par des spores ;
- Il est victime de brûlures ;
- Il utilise des drogues injectables (la consommation d'héroïne est le cas le plus fréquent) ;
- Il est victime d'ulcères du pied ;
- Il subit des pratiques de perçant o tatouage ne respectant pas les normes d'hygiène et de stérilisation les plus courantes ;
- Il est victime d'infections dentaires.
Il faut aussi noter qu'il existe des catégories de personnes plus à risque que d'autres : c'est le cas, par exemple, des enfants et des personnes âgées.
Le tétanos est-il transmissible de personne à personne ?
Le tétanos n'est pas une maladie contagieuse; en d'autres termes, ceux qui souffrent du tétanos ne peuvent pas transmettre l'infection dont ils souffrent à d'autres personnes, un phénomène qui se produit plutôt pour des maladies telles que la coqueluche, la polio, la diphtérie, etc.
).Généralement, les premiers muscles à souffrir de spasmes et de raideurs, dus à la toxine tétanique, sont ceux de la mâchoire et du visage en général ; ce qui suit sont ceux de la poitrine, de l'abdomen, du cou et du dos.
Les conséquences classiques de ces spasmes et de cette raideur musculaire sont des symptômes et des signes tels que :
- Difficulté à ouvrir la bouche
- Difficulté à mâcher et à avaler;
- Douleur lors de la mastication et de la déglutition ;
- riz sardonique;
- Opisthotone. C'est le terme médical qui désigne une cambrure sévère et anormale du dos, avec la tête en saillie vers l'arrière.L'opisthotonus est une conséquence de l'hyperextension et de la spasticité de la musculature axiale localisée le long de toute la colonne vertébrale ;
- Cou douloureux et difficile à bouger
- Difficulté à respirer;
- Sentiment d'étouffement;
- Douleur lors du déplacement des muscles touchés.
Autres symptômes du tétanos
En plus des symptômes susmentionnés - qui constituent le tableau symptomatique typique - le tétanos est également responsable assez fréquemment d'autres troubles, notamment :
- Fièvre;
- Transpiration abondante;
- Augmentation de la pression artérielle ;
- Rythme cardiaque augmenté
- Arythmies cardiaques;
- Mauvais contrôle de la miction et/ou de la défécation
- Difficulté à bouger les mains et/ou les pieds, due aux spasmes et à la rigidité des muscles présents dans ces sites anatomiques ;
- Sentiment d'évanouissement
- Irritabilité.
Tétanos : cause et durée des spasmes musculaires
Les spasmes musculaires causés par le tétanos peuvent durer de quelques secondes à quelques minutes.
Généralement - et pour des raisons inconnues - ils sont déclenchés par : des bruits forts et/ou soudains, des changements soudains de lumière et des chocs physiques inattendus.
Tétanos : Complications
Au fil du temps, les spasmes musculaires et la raideur s'aggravent; cette aggravation peut entraîner de nombreuses complications, notamment :
- Fractures osseuses. Ils ont lieu en raison de spasmes musculaires de forte intensité ;
- La contraction involontaire répétée des cordes vocales (laryngospasme) ;
- Embolie pulmonaire. C'est le nom de l'affection caractérisée par la présence d'un obstacle (NB : dans le cas du tétanos l'obstacle est un caillot sanguin) au niveau d'une des artères pulmonaires ou d'une des branches des artères pulmonaires ;
- Pneumonie par aspiration. C'est l'une des deux principales causes de décès chez les personnes atteintes de tétanos ;
- Arrêt respiratoire. C'est l'autre des deux principales causes de décès chez les tétaniques, elle est généralement responsable d'asphyxie suivie d'un arrêt cardiaque.
Tétanos : quand consulter un médecin ?
Le tétanos représente une « urgence médicale ; par conséquent, toutes les personnes victimes de plaies cutanées ou d'événements à risque (du tétanos bien sûr) et qui ne sont pas vaccinées ou n'ont pas subi le rappel antitétanique prévu doivent contacter immédiatement leur médecin traitant. l'hôpital le plus proche pour recevoir tout le soutien thérapeutique approprié.
, sur une évaluation critique et extrêmement approfondie des signes et symptômes présents (examen physique), et sur des informations relatives aux antécédents immunitaires du patient (c'est-à-dire si le vaccin antitétanique a été réalisé ou non) ; actuellement, en fait, il n'existe pas de tests de laboratoire spécifiques capables de détecter une infection par Clostridium tetani.
Comment reconnaître une plaie infectée par le tétanos

Comme déjà dit, les plaies cutanées les plus à risque de tétanos sont celles résultant de traumatismes pénétrants, causés par exemple par des objets tranchants (ex : ongle rouillé) ou par le petit ami d'un animal, et celles dues à des abrasions et brûlures importantes.
Des plaies à cicatrisation lente, rouges et enflées sont suspectées.
S'il vous plaît rappelez-vous que Clostridium tetani il est omniprésent, donc même une blessure insignifiante produite par un objet pointu trouvé dans un sol peut déclencher l'infection.
par injection intraveineuse d'immunoglobulines spécifiques contre la toxine tétanique (immunoglobulines tétaniques) ;Anti-tétanos : combien de temps après la blessure ?
Les personnes à risque de tétanos (c'est-à-dire non vaccinées) qui ont développé une plaie cutanée doivent recevoir des immunoglobulines antitétaniques et antitétaniques dans les 24 à 48 heures au plus tard.
Tétanos : Traitement des cas infectés
Deux situations doivent être distinguées : les cas confirmés de tétanos dans lesquels l'infection est légère/modérée et les cas confirmés de tétanos dans lesquels l'infection est sévère.
Le traitement des infections légères/modérées comprend :
- Le nettoyage de la plaie cutanée qui a permis l'entrée de la bactérie responsable du tétanos ;
- Administration intraveineuse d'immunoglobulines spécifiques contre la tétanospasmine ;
- L'administration, par voie intraveineuse, d'antibiotiques, afin de lutter contre Clostridium tetani. Généralement administrés pendant au moins dix jours, les antibiotiques les plus utilisés chez les personnes atteintes de tétanos sont le métronidazole, la pénicilline, la clindamycine et l'érythromycine ;
- Administration de diazépam et de relaxants musculaires par voie orale ou intraveineuse, pour soulager les spasmes musculaires et la raideur musculaire ;
Cependant, lorsque l'infection est grave, le traitement consiste à :
- Hospitalisation en soins intensifs;
- Administration intrathécale d'immunoglobulines antitétaniques ;
- En plus du diazépam et des relaxants musculaires, administration intraveineuse de sulfate de magnésium, pour apaiser les spasmes musculaires et les raideurs musculaires ;
- Comme pour les infections légères/modérées, administration intraveineuse d'antibiotiques (métronidazole, pénicilline, clindamycine ou érythromycine) et nettoyage de la plaie cutanée à travers laquelle Clostridium tetani a commencé le cycle infectieux.
Tétanos : que comprend l'USI ?
L'unité de soins intensifs, ou unité de soins intensifs, est le service hospitalier réservé à l'hospitalisation des patients dans des conditions de santé graves, qui nécessitent un traitement, une surveillance et un soutien continus, afin de maintenir leurs fonctions vitales dans la plage normale.
Lors d'une hospitalisation en réanimation, le patient tétanique peut recevoir des traitements comme par exemple une ventilation mécanique par trachéotomie, une nutrition parentérale et/ou PEG (Gastrostomie Endoscopique Percutanée).
Pour plus d'informations : Médicaments contre le tétanos et le vaccin anti-diphtérie) ;En général, les formulations combinées du tétanos (c'est-à-dire celles incluant d'autres vaccins) sont utilisées chez le jeune et le très jeune ; il faut cependant préciser que l'adulte peut également recevoir le vaccin sous une formule trivalente (à cet égard, il à noter que "l'existence d'une double formulation trivalente, l'une adaptée aux enfants et l'autre adaptée aux adultes).
Le tétanos est un vaccin sûr avec une efficacité clinique très proche de 100 %.
Pour plus d'informations : Tétanos : Vaccination et PréventionAnti-tétanos : quand le faire ?
En Italie, le tétanos fait partie des vaccins obligatoires pour tous les nouveau-nés ; pour ces sujets, la vaccination est divisée en 3 doses réparties dans l'année de vie (la première dose au 3e mois de vie, la deuxième dose au 5e mois de vie et la troisième dose entre le 11e et le 13e mois de vie).
Pour les adultes, ce n'est pas obligatoire, mais fortement recommandé.
Anti-tétanos et rappels : quand et pourquoi les obtenir ?
Immunité contre Clostridium tetani, garanti par le vaccin antitétanique, n'est pas éternel, mais doit, pour ainsi dire, être renouvelé par de nouvelles vaccinations, que l'on appelle dans le jargon des spécialistes des rappels.
Si une personne a été vaccinée contre le tétanos au cours de sa première année de vie, des rappels antitétaniques sont fournis :
- À l'âge de 6 ans;
- À l'âge de 14 ans;
- Tous les 10 ans, après le rappel des 14 ans.
A l'âge adulte, il est conseillé de maintenir la vaccination antitétanique active par des rappels antitétaniques décennaux, car, une fois la protection vaccinale expirée, le risque de contracter le tétanos est réel.
Pour plus d'informations : Anti-tétanos








.jpg)






.jpg)



.jpg)


