Virus du papillome pathogènes
Introduction : parmi plus de 100 génotypes de papillomavirus identifiés à ce jour comme responsables d'infections dans l'organisme humain :
- certains (notamment HPV 16 et 18, mais aussi 31, 33, 35, 39, 45, 51, 52, 56, 58, 59, 66, 68...) représentent une cause nécessaire du cancer du col de l'utérus, aussi appelé cancer du col de l'utérus
- d'autres (notamment HPV 6 et 11) sont responsables de l'apparition de verrues génitales, autrement appelées verrues acuminées, mais ne sont pas associés à une augmentation significative du risque oncogène
- d'autres encore (HPV 2 et HPV 4 in primis, mais aussi HPV 1, 3, 26, 29, 57 et autres) sont impliqués dans l'apparition des verrues dites communes, qui surviennent généralement dans la peau ; en général, elles ne sont pas associée à une augmentation significative du risque oncogène et ne provoquent pas de verrues génitales.
Afin de ne pas créer de confusion, dans la suite de l'article, nous nous concentrerons uniquement sur les verrues génitales et le cancer du col de l'utérus.
Infection
- La transmission des virus du papillome qui infectent la muqueuse génitale se fait presque exclusivement par voie sexuelle, bien que la transmission par l'utilisation mixte de sous-vêtements infectés soit également possible - au moins théoriquement; d'ailleurs, même si rare, la transmission materno-fœtale est possible. délai de livraison.
- La transmission sexuelle du VPH se produit généralement lors de rapports sexuels génitaux-génitaux et anogénitaux complets, mais elle est également possible par le biais de rapports sexuels oraux-génitaux, oraux-anaux, manuels-génitaux ou par simple contact des organes génitaux externes. rare, mais elle peut résulter d'un rapport sexuel sans pénétration. Encore une fois, les préservatifs peuvent réduire le risque de transmission, mais ils ne sont pas totalement protecteurs ; en effet, le virus peut également proliférer au niveau de la tige du pénis, du périnée et de l'aine
Infection au VPH
Quelle est sa fréquence ?
- Le papillomavirus est de loin l'infection sexuellement transmissible la plus fréquente; l'absence de symptômes favorise sa propagation car la plupart des personnes atteintes ne sont pas conscientes du processus infectieux en cours
- Jusqu'à 70 à 80 % des personnes sexuellement actives sont infectées par un virus HPV au cours de leur vie et jusqu'à 50 % sont infectées par un type oncogène. La grande majorité de ces sujets parviennent à éradiquer le processus infectieux en peu de temps, sans subir aucun dommage ; en particulier, on estime que dans 80-90% des cas le système immunitaire humain vainc naturellement l'infection en 2-3 ans : l'infection est donc transitoire, asymptomatique et guérit spontanément (plus facilement dans les infections à faible risque oncogène, environ 90 % des cas, par rapport à ceux à haut risque oncogène, environ 70 % des cas).
- Des infections multiples avec plus d'un sérotype HPV sont présentes chez 20 à 30 % des femmes HPV positives.
- La population la plus à risque de contracter et de transmettre l'infection est la population sexuellement active âgée de 14 à 19 ans, une période qui coïncide normalement avec le début de l'activité sexuelle.
Rappelons que chez les femmes en bonne santé, dotées d'un système immunitaire efficace, l'infection au VPH est souvent bloquée dans l'œuf : le système de défense de l'organisme, en effet, empêche le virus de causer des dommages. Malheureusement, chez certains patients, le virus n'est pas complètement vaincu et dans des conditions favorables, il peut lentement induire la conversion de cellules "normales" (en particulier celles superficielles du col de l'utérus) en cellules folles et cancéreuses.
- Chaque année, en Italie, environ 3 000 nouveaux cas de cancer du col de l'utérus sont enregistrés, dont la grande majorité sont attribuables à des infections à HPV à haut risque oncogène.Les autres néoplasmes associés à l'infection à papillomavirus sont plus rares sur le plan épidémiologique. On suppose qu'à l'avenir ce nombre est destiné à diminuer grâce à l'introduction récente du vaccin anti-HPV bivalent et quandrivalent.
- Seulement 1% des femmes HPV positives à haut risque développent un cervicocarcinome La persistance d'un type d'HPV oncogène dans le temps est fortement liée aux lésions précancéreuses et au risque d'invasivité.
Environ 1% des femmes HPV positives à haut risque oncogène développent une tumeur du col de l'utérus ; depuis le moment de la contagion jusqu'à l'apparition du cancer du col il y a une période de latence de plusieurs années, quantifiable en au moins une décennie. la femme ne se plaint d'aucun symptôme particulier, c'est pourquoi "l'identification de l'infection précoce d'abord, puis des lésions pré-néoplasiques, par le test Pap et le test ADN HPV, permet aux médecins d'intervenir avant que le néoplasme ne se manifeste".
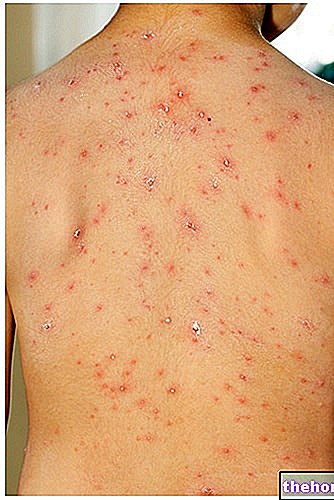
- Environ 1 % des adultes sexuellement actifs aux États-Unis ont actuellement des verrues génitales ; entre 1 et 5 % des personnes infectées par le VPH développent des verrues génitales, qui sont parfois suffisamment petites pour rendre difficile la « détection ; les verrues génitales représentent l'une des plus fréquentes maladies sexuellement transmissibles, juste après la vaginite, elles peuvent être gênantes mais - normalement - elles ne sont pas associées à un risque oncogène accru, à moins qu'il n'y ait une co-infection avec des souches de HPV à haut risque. que l'incidence diminuera dans un avenir proche en raison de l'introduction récente du vaccin anti-HPV quadrivalent, qui protège à la fois des souches les plus impliquées dans le cancer du col de l'utérus et de celles qui sont généralement responsables des verrues génitales
- Certaines maladies attribuables à l'infection au VPH sont plus fréquentes dans la population séropositive (infection au VIH), chez les hommes homosexuels et bisexuels et chez les sujets dont le système immunitaire est affaibli ; d'autres facteurs de risque sont représentés par le tabagisme, l'utilisation prolongée de contraceptifs oraux et l'alcool et la drogue. abus (comportements souvent associés à la promiscuité sexuelle)
Vaccins
La prophylaxie vaccinale fournit un bouclier contre les infections au VPH.
Le vaccin bivalent aide à prévenir les infections des deux seules souches de VPH les plus fréquemment oncogènes (VPH 16 et VPH 18).
Le vaccin quadrivalent exerce une bonne protection contre les génotypes impliqués :
- dans la grande majorité des verrues bénignes, telles que les verrues génitales (HPV 6 et HPV 11),
- dans le développement de lésions précancéreuses et néoplasiques cervicales (HPV 16 et HPV 18).
Le vaccin 9-valent étend la protection à 5 souches supplémentaires (HPV 31, HPV 33, HPV 45, HPV 52, HPV 58).
Dans tous les cas, il est important de rappeler que la protection conférée par le vaccin anti-HPV n'est pas absolue ; pour cette raison, il est également important pour les femmes vaccinées
- subir des contrôles gynécologiques réguliers
- ne baissez pas la garde en termes de prévention d'autres MST contractables lors de rapports sexuels non protégés.