introduction
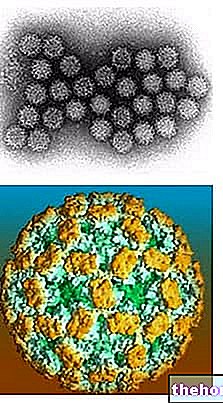
Bien qu'ils peuplent généralement les muqueuses respiratoires sans causer de dommages, les pneumocoques, trouvant les conditions optimales pour eux, peuvent se répliquer de manière incommensurable en se transformant de micro-organismes commensaux en terribles pathogènes opportunistes, capables de déclencher des maladies d'ampleur variable.

Dans la discussion précédente, nous avons décrit le pneumocoque d'un point de vue microbiologique, en nous concentrant également sur les aspects épidémiologiques ; dans la discussion suivante, le sujet sera approfondi du point de vue des maladies, examinant ainsi la pathogenèse, le tableau symptomatologique et les traitements disponibles.
- Infections à pneumocoques : pathogenèse
- Pneumocoque pneumoniae Et Haemophilus influenzae
- Infections à pneumocoques : Symptômes
- Symptômes Infection pneumococcique INVASIVE
- Symptômes de la pneumonie à pneumocoques
- Symptômes Infection pneumococcique NON invasive
- Infections à pneumocoques : diagnostic
- Pneumocoque : thérapies
Causes
Les cellules du pneumocoque atteignent le niveau alvéolaire par inhalation de microgouttelettes de salive infectées ; les bacilles ne peuvent que très peu se propager par voie hématogène.
POUR DÉVELOPPER LA MALADIE, LE PNEUMOCOQUE DOIT DÉPASSER LES BARRIÈRES MUQUEUSES DE L'HTE ; il faut aussi rappeler que seuls les pneumocoques équipé d'une capsule ils sont virulents.
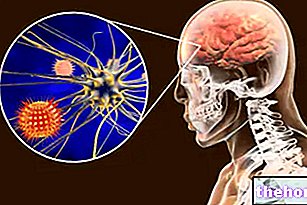
Après avoir franchi la muqueuse des voies respiratoires, le pneumocoque peut atteindre les sinus nasaux et l'oreille moyenne ; si la bactérie parvient à vaincre les défenses de l'organisme, échappant ainsi à l'action du système immunitaire, elle peut se propager au point de créer une pneumonie , méningite et mastoïdite (inflammation des cellules mastoïdiennes consécutives à une infection de l'oreille moyenne). Plus tard, à partir de lésions pulmonaires, le pneumocoque peut infecter les ganglions lymphatiques médiastinaux, passer dans le canal thoracique et, finalement, dans la circulation sanguine (bactériémie). l'infection se poursuit, des organes vitaux, comme le cœur, peuvent également être touchés : ici, le pneumocoque peut provoquer une endocardite et une péricardite. Chez certains patients, l'infection se produit dans les cavités articulaires.
L'inhalation des sécrétions infectées est ralentie par la fermeture normale de l'épiglotte lors de la déglutition ; les mouvements des cils le long des voies respiratoires peuvent également défendre le corps contre les attaques pneumococciques, car ils peuvent transporter des sécrétions muqueuses infectées des voies respiratoires inférieures au pharynx et à l'oreille moyenne.
Un sujet sain est normalement capable de bloquer l'infection dans le bourgeon ; de plus, il a été observé que la co-présence d'autres bacilles sur la muqueuse respiratoire, tels que Haemophilus influenzae, limite sévèrement (voire bloque) la réplication du pneumocoque.
Approfondissement: Pneumocoque pneumoniae Et Haemophilus influenzae
Aussi Haemophilus influenzae il est impliqué dans les maladies infectieuses affectant les voies respiratoires et, à l'instar du pneumocoque (et du méningocoque), peut également endommager les méninges. Il n'est pas rare que les deux agents pathogènes soient trouvés simultanément dans le même site ; dans de telles circonstances, cependant, une seule bactérie survit : entre les deux, le pneumocoque est destiné à succomber. Si les deux micro-organismes (H. influenzae et pneumocoque) étaient situés SÉPARÉMENT dans les cavités nasales, une situation similaire ne se produirait pas et les deux pourraient causer des dommages.
Comment expliquer ce phénomène ?
En laboratoire, certaines expériences sur des cobayes animaux ont conduit à des résultats surprenants : en analysant le tissu respiratoire d'une souris exposée aux deux bactéries, un nombre exagéré de neutrophiles a été observé, expression de la mobilisation des cellules du système immunitaire. Cependant, lorsque le tissu respiratoire de la souris a été exposé à une seule des deux bactéries, il a déclenché une réponse immunitaire beaucoup plus faible.
- D'après les résultats de laboratoire, il est apparu que les neutrophiles précédemment exposé à Haemophilus influenzae exercer une plus grande agressivité envers les pneumocoques que les neutrophiles NON exposés à H. influenzae.
Quelles conclusions peut-on tirer ?
Le mécanisme régissant cette compétition particulière n'est pas encore clair avec certitude; cependant, deux hypothèses ont été formulées :
- La co-présence d'Haemophilus influenzae et de Pneumococcus pneumoniae déclenche une réponse immunitaire particulière et typique ; en cas d'attaque par un seul agent pathogène, le système de défense ne se mobilise PAS de cette manière
- Lorsque Pneumocoque pneumoniae attaques Haemophilus influenzae, le système immunitaire est stimulé pour attaquer le pneumocoque
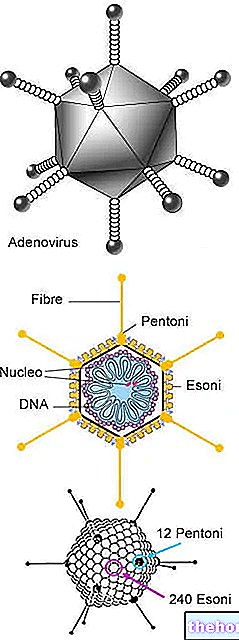
Les antigènes de la capsule polysaccharidique sont des éléments essentiels pour assurer la virulence au pneumocoque ; de plus, les antigènes garantissent au microorganisme une certaine protection contre les macrophages et les cellules polynucléaires, qui pourraient engloutir - donc inactiver - le pathogène.
Les jeunes enfants de moins de deux ans sont particulièrement sensibles aux infections à pneumocoques, car l'organisme n'est pas encore capable de produire des anticorps contre les antigènes polysaccharidiques.
Symptômes généraux
Les infections à pneumocoques sont classées en deux catégories : invasives et non invasives. Dans la première catégorie, l'infection pneumococcique est complète dans un organe vital ou dans le sang, et les dommages sont extrêmement graves ; les formes non invasives se produisent en dehors des sites qui viennent d'être décrits et créent généralement des dommages limités et faciles à résoudre.
Le tableau résume les symptômes qui distinguent les différentes infections invasives médiées par le pneumocoque.
Tableau des symptômes
Infection pneumococcique INVASIVE
Symptômes
Arthrite septique (infection dans une "articulation)
Fièvre, douleur intense, incapacité / incapacité à contrôler l'articulation impliquée dans l'infection
Bactériémie (propagation de bactéries dans le sang)
Présence de bactéries (pneumocoques, dans ce cas) dans le sang, avec fièvre et autres symptômes non spécifiques
Méningite (inflammation des méninges)
Anorexie, changements menstruels, frissons généralisés, convulsions, douleurs articulaires et musculaires, migraine, forte fièvre, photophobie, irritabilité, nausées, toux et vomissements
Ostéomyélite (infection des os et de la moelle osseuse)
Rougeur et gonflement de la zone touchée, difficulté à déplacer la zone blessée, douleur aiguë, fièvre et gonflement potentiel. Formation possible de fistules cutanées avec émission de pus
Pneumonie (infection des poumons)
Symptômes omniprésents : frissons, douleurs thoraciques sévères et toux. La pneumonie se caractérise également par : une mauvaise haleine, une faiblesse, une dyspnée, des douleurs musculaires, des maux de tête, des sueurs, une respiration rapide
Septicémie (réponse inflammatoire systémique alarmante et exagérée suite à une agression bactérienne pneumococcique - dans ce cas)
Hypothermie / fièvre élevée, accélération de la fréquence respiratoire, tachycardie + dysfonctionnement cardiaque, gangrène, hypotension, leucopénie, plaques sur la peau, perte de fonction organique, thrombocytopénie, thrombus diffus, décès.
Pneumonie à pneumocoques
La maladie la plus courante déclenchée par le pneumocoque est la PNEUMONITE, souvent précédée de symptômes purement grippaux. L'intensité des symptômes dépend de l'état de santé général du patient et du sérotype pneumococcique impliqué dans l'infection. Même l'apparition des symptômes n'est pas toujours constante et certains patients développent d'abord des symptômes très légers, élément qui complique le diagnostic, rendant la pathologie encore plus dangereuse et subtile.
La pneumonie sévère débute généralement par une fièvre très élevée, qui peut atteindre 40-41°C en quelques heures ; clairement, l'augmentation thermique exagérée implique également le développement de frissons généralisés (le soi-disant frisson secouant). Certains patients atteints de pneumonie à pneumocoques se plaignent également de douleurs thoraciques, de dyspnée, de cyanose, de polypnée et de tachycardie. La toux, omniprésente, est d'abord sèche et irritante, puis se transforme en toux grasse, avec production d'un crachat strié de sang, de teinte jaune-verdâtre. Des symptômes secondaires sont également possibles, tels que l'asthénie, l'arthomyalgie, la diarrhée, la distension abdominale, les nausées et les vomissements.
Il n'est pas rare que le patient contracte l'herpès labial en association avec une pneumonie.
Le tableau montre les symptômes caractéristiques des infections à pneumocoques NON invasives.
Infection pneumococcique NON invasive
Symptômes
BRONCHITE (infection des bronches)
Difficulté à avaler, dyspnée, douleurs articulaires, émission d'expectorations blanc verdâtre, pharyngite, fièvre, grippe, rhume, enrouement.
Conjonctivite (infection de la conjonctive)
Rougeur et gonflement de la conjonctive, larmoiement, démangeaison oculaire, hyperémie conjonctivale, lymphadénopathie
OTITE MOYENNE (infection de l'oreille moyenne, typique des enfants de moins de 10 ans)
Douleur de l'oreille au toucher (otite externe), écoulement de matière purulente du conduit auditif associé à une douleur (otite moyenne), mal de gorge, fièvre, fièvre légère, nez bouché, toux
SINUSITE (infection des sinus, petites cavités remplies d'air, situées derrière les pommettes et le front)
Obstruction nasale avec libération de mucus jaunâtre ou verdâtre + perception altérée du goût des aliments, mauvaise haleine, congestion nasale, faiblesse, dyspnée, douleur faciale et dentaire, fièvre, yeux gonflés, oreilles fermées, nez qui coule et toux
Diagnostic des infections
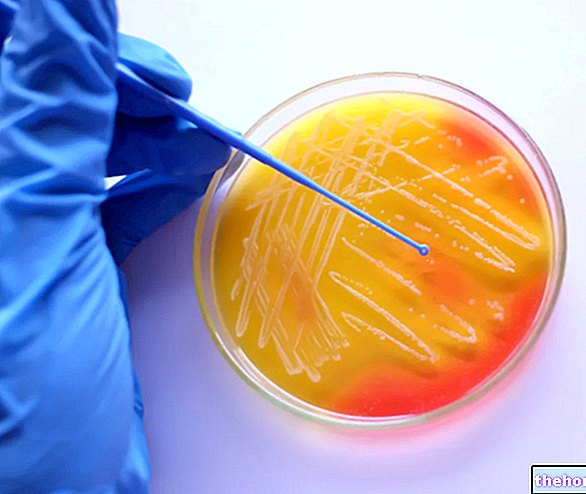
Avant de se lancer dans une stratégie thérapeutique pour le traitement de l'infection, il est nécessaire de connaître l'agent pathogène impliqué dans la maladie : les prélèvements sur lesquels il est possible d'isoler la bactérie sont le sang (pour l'hémoculture) et les crachats (pour l'analyse de la culture et microscopique). De nombreux streptocoques sont morphologiquement similaires, il est donc facile de confondre une souche avec une autre ; pour cette raison, la culture de la bactérie est toujours indispensable. Cependant, l'analyse microscopique d'un échantillon de matériel purulent, de LCR ou d'expectoration est utile pour suspecter une infection pneumococcique et éventuellement initier une thérapie ciblée en attendant les résultats de l'analyse de la culture.
Le test à l'optokine (a-éthylhydrocupréine) identifie et distingue les colonies de pneumocoques de tout autre streptocoque viridant, très similaire du point de vue morphologique : contrairement aux autres streptocoques, le pneumocoque apparaît sensible à l'optokine.
Par ailleurs, le test de sensibilité aux sels biliaires est utilisé à des fins de diagnostic pour mettre en évidence les pneumocoques : en présence de sels biliaires (désoxycholate de sodium 0,05 %), les agents pathogènes appartenant à cette catégorie subissent une lyse en un temps très court.
Le test d'agglutination Omniserum (une réaction particulière de gonflement capsulaire), est utilisé, à la place, pour agglutiner tous les types de pneumocoques.
Pour une investigation diagnostique encore plus approfondie, il est nécessaire de recourir au TYPING, donc à l'identification exacte du type de pneumocoque impliqué dans l'infection : pour cette investigation, il est possible d'utiliser la réaction de Neufeld ( ou gonflement capsulaire) ou la " agglutination sur lame.
Contrairement à ce que l'on pourrait penser, la recherche d'anticorps contre des antigènes n'est pas utilisée parmi les techniques de diagnostic, car les types d'antigènes pouvant être impliqués dans l'infection à pneumocoques sont très nombreux.
Cependant, il semble que la meilleure investigation diagnostique d'une infection invasive à pneumocoque soit la réaction en chaîne par polymérase (ou plus simplement PCR), bien que cette technique ne soit pas très répandue.
La recherche de polysaccharide pneumococcique dans un échantillon d'urine n'est pas recommandée : en effet, cette investigation diagnostique s'est avérée peu spécifique des infections à pneumocoques.
Se soucier
Le pneumocoque montre une sensibilité modérée à certains antibiotiques, en particulier aux pénicillines, à l'érythromycine et aux tétracyclines. Malgré ce qui a été dit, il existe des rapports de résistance aux médicaments, notamment aux pénicillines : aux USA, on estime que 5 à 10 % des pneumocoques responsables d'infection sont totalement résistants à ces médicaments, alors que 20 % sont considérés modérément résistant.
La résistance à la pénicilline est une conséquence de l'altération des protéines qui se lient au médicament, pas tellement de la synthèse de la bêta-lactamase.
En général, les infections à pneumocoques doivent être traitées par l'association amoxicilline + acide clavulanique ; les céphalosporines sont également des médicaments indiqués pour éradiquer les infections à pneumocoques.
Plus d'articles sur "Pneumocoque - Infection, Symptômes, Diagnostic, Thérapie"
- Pneumocoque
- Vaccination contre le pneumocoque - Vaccin anti-pneumococcique